Una mañana de 2011 Amy Shemberger se despertó en su casa en un suburbio de Chicago con la peor gripe que nunca había tenido. O eso creía. Sentía escalofríos y náuseas. Le dolía todo el cuerpo y no paraba de estornudar. Se levantó para atender a Noah, su hijo de dos años que no dejaba de llorar, y llamó a su pareja, Peter, para contarle que estaba enferma. Al describirle los síntomas, Peter se burló de ella:
—Lo que tienes es el mono, tonta.
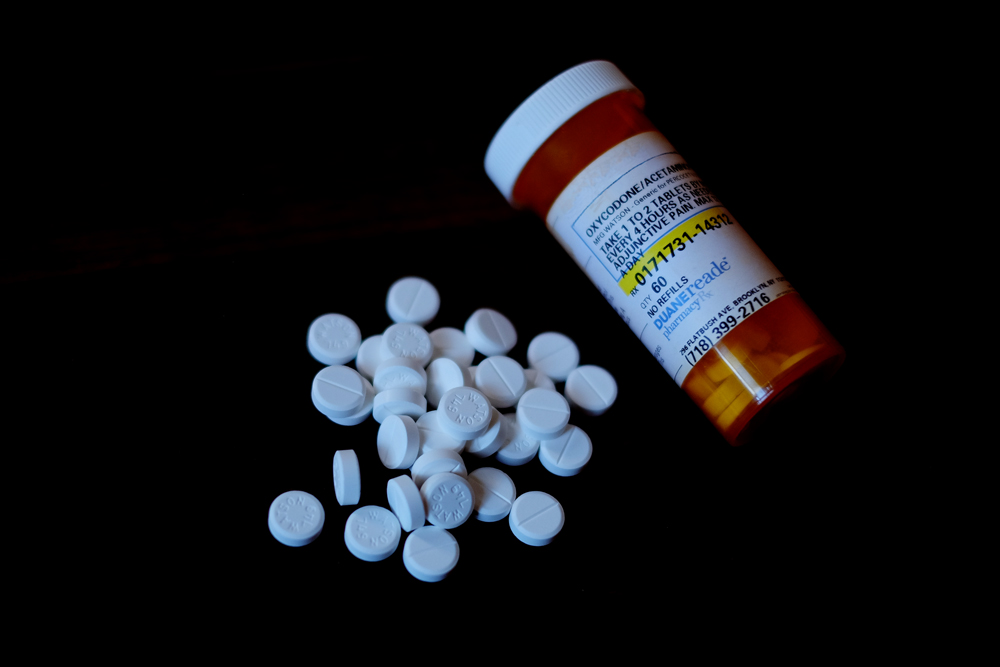
Meses después de dar a luz a Noah, Amy había regresado al gimnasio para perder peso y se había lesionado la espalda: dos hernias discales. Dado que su lesión no se podía operar, el médico le recetó opioides para el dolor: unos fuertes calmantes derivados del opio —como la morfina y la heroína— que han desatado una crisis de adicción y sobredosis en Estados Unidos.
A los 26 años y sin tener ni idea de qué era “tener el mono”, Amy se dio cuenta de la noche a la mañana de que era adicta a una de las drogas más fulminantes que existen: los opioides. “No sabía que eso era lo que le estaba pasando a mi cuerpo”, explica Amy con voz dulce y calmada. “Tenía tanto dolor físico y mental, que necesitaba las pastillas. Había creado una dependencia totalmente legal a los opioides, porque me los recetó el médico”.
Más de 27 millones de estadounidenses abusan de las drogas ilegales o farmacéuticas, según datos del Departamento de Salud. Una media de 142 personas mueren al día a causa de las sobredosis, que son la principal causa de muerte entre los menores de 50 años en Estados Unidos, por encima de los accidentes de tráfico o las armas. Buena parte de ellas se deben a la oxicodona y la hidrocodona, o a su primo hermano ilegal, la heroína, que han contribuido a que la esperanza de vida en el país se reduzca durante dos años consecutivos, algo que no ocurría desde la década de 1960.
En Estados Unidos es extraño que uno no tenga un primo, una amiga cercana o incluso un padre o una hija que haya batallado o siga batallando contra la adicción a los opioides. Muchos son ya parte del recuerdo. En estados como Ohio o West Virginia, los servicios de emergencia no dan abasto recorriendo decenas de hogares cada noche para reanimar a aquellos que se han excedido con la dosis (a veces son varios miembros de una misma familia, en la misma casa). Algunas morgues ya no saben dónde meter los montones de cadáveres que les llegan a diario. Las sobredosis se han vuelto cotidianas: ocurren en los pasillos de un supermercado, en el lavabo de un McDonald’s, en las gradas de un partido de béisbol de instituto.
No es la primera vez que el país se enfrenta a una epidemia de este tipo a causa de los opioides. En la década de 1970, la heroína arrasó comunidades enteras en los barrios más desfavorecidos de las grandes ciudades. Pero eran aquellos que menos importaban: los negros, los latinos, los pobres, los homosexuales, los hippies. Ahora es diferente: la crisis de los opioides actual, impulsada por las recetas médicas, ha hecho estragos entre la población blanca que habita en barrios y pueblos de clase media y alta, que vive en casas con el césped bien cortado y va a la iglesia los domingos.
Una relación adictiva
Amy no sabía qué era estar enganchada a las drogas, pero su novio ya era un experto. Años atrás Peter había consumido heroína, aunque prefería la cocaína y la marihuana. Desde la adolescencia, no se separaba de la botella de vodka o de cualquier otro licor que estuviera a su alcance. Su relación con Amy también era adictiva: se enamoró de la niña de ojos verdes, labios carnosos y rizos tostados cuando la vio en una foto. Amy tenía 12 años y Peter, 13. Desde entonces nunca la dejó escapar. Hasta su muerte.
Cada vez que ella lo dejaba, harta de su obsesión por controlar cada uno de sus movimientos y de sus abusos, también físicos, Peter la avasallaba con mensajes de texto y llamadas hasta colapsar su contestador. Se presentaba a gritos en casa de sus padres en mitad de la noche o incluso en su lugar de trabajo. Al final, Amy acababa siempre regresando con él. Durante los 18 años que estuvieron juntos, ella intentó por todos los medios alejar a Peter del alcohol y de las drogas, pero finalmente fue Amy, empujada por los médicos, la que cayó hasta el fondo.

“Primero me enamoré de un adicto y luego me convertí en una adicta”, dice Amy con inocencia trágica al otro lado de la línea desde la prisión de Decatur, tres horas al sur de Chicago. El repiqueteo oxidado del auricular no logra agriar su voz de niña buena. Con el tiempo, para Amy las pastillas recetadas derivaron en la heroína, y a partir de ahí “todo empezó a ir cuesta abajo muy rápido”, recuerda.
De no saber que era adicta a los opioides, tres años después Amy pasó a no saber que, según las leyes de Illinois, era también una asesina. Actualmente cumple una condena de siete años por la muerte de Peter por sobredosis. “Ni siquiera sabía que había hecho algo malo”, dice Amy entre largas pausas, todavía sin comprender cómo ha llegado hasta aquí. El día de la muerte de su pareja, ambos esnifaron la misma cantidad de heroína. Pero, en esa ocasión, fue ella quien compró la droga.
Blancas e impolutas
Las pastillas son del diámetro de una aspirina, pero un poco más gruesas. La misma incisión central que las divide en dos semicírculos perfectos. El mismo blanco impoluto y aparentemente inofensivo. En la otra cara, suelen llevar horadados los números de la cantidad de la dosis y el sello de la marca: OxyContin, Percocet, Vicodina. Nombres que pueden resultar familiares por series de televisión como Doctor House, cuyo protagonista era adicto a ellas, o por algunos de los muertos famosos que se han llevado por delante, como el músico Prince o el actor Philip Seymour Hoffman.
Durante décadas los opioides se han usado para tratar a enfermos de cáncer o para aliviar el dolor de aquellos que están al borde de la muerte con tratamientos paliativos, de forma muy restringida y durante cortos periodos de tiempo. En 1995, una pequeña farmacéutica de Connecticut llamada Purdue Pharma decidió cambiar las reglas del juego con un nuevo fármaco: el OxyContin. Se trataba de una pastilla de oxicodona pura, dos veces más potente que la morfina, cuya novedad era un sistema de “liberación controlada” que permitía que su efecto durara más horas y no generara adicción, aseguraban los fabricantes. Esta última afirmación fue la que hizo levantar más cejas: las propiedades adictivas del opio se conocen desde las primeras civilizaciones que poblaron Mesopotamia, 3.000 años antes de Cristo, y que ya cultivaban la amapola a orillas del Tigris y el Éufrates.
Purdue Pharma logró que los médicos estadounidenses dieran la espalda a siglos y siglos de experiencia en todo el planeta. ¿Cómo? “Fue una brillante campaña de marketing disfrazada de educación”, explica Andrew Kolodny, codirector del centro de investigación Opioid Policy Research Collaborative de la Universidad de Brandeis (Massachusetts). La campaña acusaba a los médicos de ser “demasiado tacaños” con los opioides, de tener “demasiado miedo a la adicción”. La clave era que estos mensajes no les llegaban solamente de la industria farmacéutica: los leían en las revistas profesionales, los escuchaban en conferencias sobre el dolor, los pronunciaban médicos eminentes, se enseñaban en las universidades. Había estudios que aseguraban que menos del 1% de los pacientes desarrollaba adicción al OxyContin —más adelante se descubrió que la propia Purdue había financiado esas investigaciones y pagado grandes cantidades a los médicos más influyentes para que hablaran maravillas de su fármaco.
Todos los mensajes venían del mismo emisor: la familia Sackler. Además de ser los propietarios de Purdue Pharma, la empresa fabricante del OxyContin, los Sackler fundaron un periódico especializado que se enviaba a más de 600.000 consultas de todo el país, repleto de anuncios y artículos favorables al fármaco, y formaron un ejército de mil vendedores que tocaban a la puerta de los médicos de familia y no especialistas para convencerles de que el nuevo fármaco no servía solo para enfermedades graves o tratamientos postoperatorios, sino que también era ideal para dolencias crónicas: artritis, fibromialgia, dolores de espalda, incluso migraña.
“A partir de 1996, los médicos empezaron a recetar este tipo de opioides como locos”, explica Kolodny. Esta fiebre dio origen a la epidemia que hoy sufre el país. Entre 1996 y 2007, las recetas de opioides no pararon de aumentar. Cinco años después de estrenar el OxyContin, Purdue Pharma ya facturaba 1.000 millones de dólares al año, según The New Yorker. Sus comerciales recibían bonificaciones de cientos de miles de dólares cuando superaban sus objetivos de ventas. Como si las pastillas fueran automóviles o electrodomésticos.
Clínicas para el dolor
Tras su lesión de espalda, el médico envió a Amy a una “clínica para el dolor”. Este tipo de establecimientos especializados en tratar dolores crónicos nacieron con el auge de los opiáceos y se multiplicaron rápidamente, ya que eran un gran negocio para las farmacéuticas. En el sur de Florida, durante un tiempo, hubo más clínicas para el dolor que McDonald’s. Era como tener barra libre, cuenta Amy: “Recuerdo que una vez las conté todas y eran como 400 pastillas al mes”.
Al principio Amy estaba eufórica: “Sentía que con las pastillas podía ser una supermamá”. Noah era un bebé muy llorón, no daba tregua por las noches. Con los opioides, Amy podía estar pendiente de él durante las horas de sueño y no perder el día por el cansancio acumulado.

Cuando la veía llegar cargada de esos botes amarillos, a la madre de Amy, Patricia Shemberger, se le saltaban los ojos esmeralda. “Guau, ¿qué está pasando aquí?”, se preguntaba la mujer con el pelo rubio encrespado y la voz temblorosa. Cuando su hija se quedaba en casa unos días o semanas, durante las múltiples peleas que tenía con Peter, Patricia le racionaba las pastillas. Pero al final ella siempre regresaba con él, y Patricia perdía cualquier capacidad de controlar a su hija.
Peter había tenido un accidente de moto meses antes de que Amy se lesionara. Durante un tiempo también estuvo tomando opioides para recuperarse. En cuanto Amy empezó su tratamiento, Peter se aprovechó de sus generosas recetas. “Ni siquiera me preguntaba, daba por hecho que tenía derecho a tomarlas”, recuerda Amy. Entre los dos, las pastillas de una semana duraban solo tres días. Su cuerpo empezó a pedir más.
“Una vez desarrollas una adicción física, es muy difícil soportar la horrible abstinencia”, cuenta Amy. No paraba de temblar. Tenía diarrea. Estornudaba más de veinte veces seguidas hasta vomitar bilis, porque tampoco era capaz de comer nada. No había forma de calmar su cuerpo, ni tampoco su mente. Estaba ansiosa todo el tiempo, se enfadaba por cualquier cosa y se ponía a gritar. “No se podía mantener una conversación con ella”, recuerda su madre. “Era como hablar con alguien que no conocía. Esa no era mi hija”. Consumir opioides era una necesidad, no un placer o un capricho: lo único que quería era dejar de encontrarse tan mal. “Es como vivir en el infierno”, dice Amy.
Cuando consumes opioides de forma continuada tu cerebro se transforma de tal manera que hace muy difícil que puedas dejarlos alguna vez, explica el doctor Kolodny. “Mucha gente termina lidiando con la adicción durante el resto de sus vidas”, añade. Para el experto, “no existe eso de ser un yonqui”, una persona que de alguna forma nació así, con cierta debilidad. “Cualquier persona que tome opioides repetidamente puede volverse fácilmente adicto”.
Caer en la heroína
A Amy los días sin pastillas se le hacían cada vez más largos. Por entonces ella trabajaba para el Gobierno del estado de Illinois. Era un puesto estable con un buen seguro médico: no podía ponerlo en riesgo faltando al trabajo cada dos por tres. La próxima receta era la única meta y todo valía para llegar. En momentos desesperados, un amigo de la familia le vendía unos salvavidas extra de Norco (oxicodona mezclada con acetaminofén). Él y su mujer eran adictos a la heroína y de vez en cuando también le ofrecían, pero Amy se negaba: “Para mí la heroína era un tabú, era algo que no quería hacer”. Incluso los acompañó en coche en ocasiones, aterrada, a merodear por las cabizbajas avenidas del oeste de Chicago. Detrás de sus ventanas rotas o tapiadas con maderas se podía comprar de todo. Hasta que un viernes por la noche, después de tres insoportables días de abstinencia en el trabajo, Amy no pudo más. Fue a casa de sus amigos. Le advirtieron de los peligros de la heroína, lo cual avivó su pavor. “Si ves que te encuentras muy mal, puedes echarte un rato”. Frente a la raya de heroína, Amy se sintió avergonzada y asustada, pero no podía más. La esnifó.
No sintió nada.
Ni siquiera un trip momentáneo. Poco a poco, los síntomas de la abstinencia se desvanecieron. El contador volvía a cero. “Me sorprendió mucho, me di cuenta de que los opioides que los médicos recetan son una forma legal de heroína”, dice Amy. “Todo el mundo piensa que la heroína es una droga letal y horrible, pero en realidad sale de las farmacias cada día”.
Desde 2002, cuatro de cada cinco consumidores de heroína en Estados Unidos se inician con opioides farmacéuticos, según la Sociedad Americana para la Medicina de la Adicción. Algunos, como Amy, se engancharon siguiendo las instrucciones del médico. Otros, sobre todo los adolescentes, empezaron como si fuera un juego tonto y excitante, “como quien antes se fumaba un porro”, explica Pedro Mateu-Gelabert, investigador de National Development Research Institutes. Toman un par del armario del baño de sus padres, se las compran a algún vecino o las buscan en internet. ¿Qué peligro puede haber, si las producen las farmacéuticas?
Mateu-Gelabert estudia el consumo de drogas inyectables en Estados Unidos desde hace quince años. Los opioides farmacéuticos han pasado a ser el centro de sus investigaciones por su conexión directa con la heroína. El paso es lógico: cuando las recetas se reducen o no se tiene acceso a ellas y la adicción continúa, como es el caso de muchos jóvenes, la heroína es la opción más barata y accesible. En la calle, una bolsa de heroína cuesta 10 dólares en cualquier esquina. Una pastilla de oxicodona es mucho más difícil de encontrar, y no baja de los 50.
Después de probar la heroína, Amy intentó resistirse, luchar contra ello: hacía el esfuerzo de invertir más dinero y tiempo en encontrar pastillas, o intentaba ceñirse a las que le recetaban. Pero las bolsitas de plástico transparente, con una raya roja en el cierre, eran tan fáciles de comprar en el oeste de Chicago, que ella y Peter empezaron a consumir más y más. Gastaban entre 2.000 y 5.000 dólares al mes en heroína. Todo lo que ganaban. A veces Amy iba por la casa recogiendo las decenas de bolsitas vacías y haciendo cálculos: más de 1.000 dólares en una semana.
El tabú de la jeringuilla
Empezar a pincharse fue una cuestión de logística para Amy. Le cambiaron el lugar de trabajo, mucho más lejos de su casa: a tres horas. ¿Cómo iba a hacer para mantener la abstinencia bajo control durante tantas horas? “Ni siquiera era para colocarme, solo era para evitar sentirme enferma durante más tiempo”, recuerda Amy. Con la inyección, el efecto de la heroína dura más tiempo, pero también es más intenso —tanto la subida como la bajada. Amy empezó a perder el control y a distanciarse de los que la querían. Su madre, Patricia, le seguía pagando el teléfono móvil, porque era la única forma de saber de ella: “La llamaba día tras día, noche tras noche. Pero no me respondía”. Desesperada, le enviaba mensajes de texto: “Por favor, no me importa dónde estés, solo dime si estás viva o muerta”.
“Una vez tocas la heroína, en menos de un año pasas a inyectarte”, explica Mateu-Gelabert, describiendo el patrón habitual de la conducta adictiva. Con la aguja de por medio, los riesgos de contagio de enfermedades como la hepatitis C y el VIH se multiplican: es la nueva dimensión de la crisis que Mateu-Gelabert prevé que se dispare en los próximos años, y que por ahora no parece alarmar a los gobernantes estadounidenses.
Las grandes ciudades como Nueva York, donde vive Mateu-Gelabert, fueron pioneras a la hora de frenar la hemorragia de la heroína en las décadas de 1980 y 1990 con medidas de “reducción de daños”: los impopulares programas de intercambio de jeringuillas usadas por nuevas y la distribución de metadona, que todavía son ilegales en muchos estados del país, donde se apuesta por meter a los consumidores en prisión para solucionar el problema. “Las políticas de reducción de daños son mucho más baratas y efectivas [que la cárcel]. Aquí el problema es ideológico”, opina Mateu-Gelabert. Lo que más le preocupa es que en las zonas rurales de Estados Unidos no hay experiencia ni del problema ni de la solución.
El país no parece haber aprendido la lección de la “guerra contra las drogas” abanderada por el presidente Ronald Reagan en la década de 1980. Entonces el Gobierno optó por la “mano dura” y criminalizó tanto la venta como el consumo de drogas ilegales con penas de mínimo cinco años de prisión. El número de presos por crímenes relacionados con drogas pasó de 41.000 en 1980 a cerca de 470.000 en 2015, sobre todo afroamericanos, según datos de la ONG The Sentencing Project. Las duras políticas no tuvieron ningún efecto sobre los índices de consumo de drogas durante esos años. En 2017, sin embargo, trece estados endurecieron su legislación sobre drogas y el nuevo fiscal general, Jeff Sessions, subrayó su intención de perseguir duramente a los traficantes.

Un día la policía paró a Amy y encontró algunas de esas bolsas vacías de heroína en su coche. Perdió su trabajo y la encerraron en prisión durante siete semanas.
También durante la época de Reagan, varios estados aprobaron leyes que parecían contradecir uno de los valores más arraigados de la identidad estadounidense: la libertad individual. Las llamaron “homicidio inducido por drogas”, y permiten condenar a alguien por asesinato cuando una persona le proporciona droga a otra y esta última muere de sobredosis —aunque se la tome voluntariamente. Durante décadas estas leyes permanecieron prácticamente inactivas, pero en los últimos seis años varios estados, abrumados por las devastadoras consecuencias de los opioides farmacéuticos, las han desempolvado y han empezado a usarlas con mayor severidad, en un intento de frenar la ola de muertes. Uno de ellos es Illinois.
10 de agosto de 2014
Peter se refugió en el vodka para soportar las siete semanas de ausencia de Amy. Cuando ella lo abrazó, una vez fuera de la cárcel, notó que él temblaba. En casa se acumulaban los cadáveres de botellas. Peter no paraba de toser, hasta provocarse arcadas. A los seis días de libertad, una amiga que Amy había hecho en prisión y que había salido al mismo tiempo que ella les pidió el favor de ir a comprar heroína para los tres. Peter le pidió a Amy que fuera con un conocido que tenía coche, ya que ninguno de ellos tenía vehículo en ese momento. Amy volvió, como había hecho tantas otras veces, a los bulevares desgastados del oeste de Chicago. Mientras ella usaba el baño de la hamburguesería White Castle, su amigo compró las bolsitas. De vuelta, en el coche, Amy esnifó una. Peter y su amiga la esperaban en el porche, impacientes. Bajaron los tres al sótano y se metieron en el baño, donde siempre consumían las drogas para que Noah no los viera.
—¿Has bebido hoy? —le preguntó Amy varias veces.
—No mucho —respondió Peter quitándole importancia, mientras esnifaba una bolsa.
Noah tocó a la puerta y Peter salió del baño. Amy se quedó limpiando. Cuando pasó por el comedor, Peter estaba estirado en el suelo, roncando. Amy no se sorprendió. Era la consecuencia habitual cuando se excedía con el alcohol, los fármacos o la heroína. Incluso Noah se había acostumbrado a encontrárselo así. Al cabo de unos minutos, mientras Amy seguía recogiendo el cuarto del niño, oyó el grito de su amiga.
—¡No respira!
Amy corrió hacia Peter e intentó reanimarlo, sin saber muy bien cómo. Agarró el teléfono que tenía a su espalda y llamó a urgencias. Siguiendo las instrucciones que le daban desde el otro lado de la línea, lo intentó de nuevo. El cuerpo de Peter seguía petrificado y sus labios estaban azules. A partir de ahí, todo se volvió borroso para Amy. Todavía bajo los efectos de la heroína, se sentía como si estuviera viéndolo todo desde dentro de una pecera: cómo metieron a Peter en la ambulancia, cómo le comunicaron que había muerto, cómo la policía le tomó declaración, cómo le arrancaron a Noah de sus brazos unas horas más tarde.
De pronto era de noche y Amy estaba caminando bajo la lluvia torrencial por el lateral de la carretera, sin rumbo. “Estaba tan perdida…”, recuerda. “Lo único que quería era acabar con todo, reunirme con él”. En menos de un año lo había perdido todo: su coche, su trabajo, su hijo y el hombre con el que había estado durante 18 años.
Después de andar 21 kilómetros, entró en un McDonald’s a comer algo y llamó a sus padres. Se sentó a esperarlos en el césped, junto a un contenedor, y se quedó dormida.
Unos en la cárcel y otros no
Amy fue declarada culpable de “homicidio inducido por drogas” por haberle suministrado heroína a Peter. Fue condenada a siete años de cárcel, y el conductor del coche, a doce, aunque las penas pueden llegar incluso a los treinta años.
Ahora pasa la mayor parte de su tiempo en prisión leyendo y escribiendo, siempre a lápiz sobre papel pautado con márgenes rojos, como de libreta escolar. Tiene una letra esbelta y expresiva. De vez en cuando cierra los párrafos con una cara sonriente, un voluminoso signo de exclamación o un corazón. También coordina lecturas de la Biblia, canta en el coro, trabaja en la lavandería y escribe ensayos sobre su propia experiencia, con los que ya ha ganado algunos premios en la prisión. “Fue un honor cuando anunciaron que yo era la ganadora”, escribe en una de sus cartas sobre un ensayo sobre violencia de género. “Me sorprendió que me hicieran leer ante de todo el mundo: guardias de la prisión, presas, voluntarios, funcionarios”.
Sus padres no pueden visitarla demasiado a menudo. Viven a casi cuatro horas de distancia y Patricia está delicada de salud. Siguen apoyando a su hija en la lucha judicial para recuperar la custodia de Noah, que ahora vive con la madre de Peter. Ya se han dejado más de 75.000 dólares en abogados y juicios: incluso tuvieron que hipotecar su casa y liquidar el plan de pensiones de su padre. Cuando habla sobre ello, a Patricia todavía se le enrojecen los ojos: “Que la acusen de algo tan horrible, homicidio, cuando no hubo ninguna intención. ¿Cómo podía haberla? Ella era una adicta, igual que él lo era desde los 14 o los 15 años, y se drogaban juntos”.

Hay varios procesos judiciales en marcha contra Purdue Pharma por publicidad engañosa, pero hasta ahora nadie de la farmacéutica ha acabado en prisión (en 2007, Purdue admitió haber mentido a los médicos y pagó 600 millones de dólares en multas). Desde 2011, cada vez más médicos —centenares— han sido detenidos por las recetas descontroladas que firmaban en sus clínicas para el dolor, y ya se han logrado las primeras condenas por homicidio en segundo grado, explica el doctor Kolodny.
Ahora que la opinión pública sobre los opioides está cambiando en Estados Unidos y que a los médicos les tiembla más la mano antes de firmar la receta —que, en el caso del OxyContin, han bajado un 40% desde 2010—, Purdue Pharma mira a otras partes del planeta. A través de la multinacional Mundipharma, está aplicando en países como Brasil y China las mismas estrategias de marketing que tan bien le funcionaron en la década de 1990: seminarios donde se critica la “opiofobia”, médicos pagados que promueven el uso de estos fármacos para el tratamiento de enfermedades crónicas y estudios financiados que determinan que no son adictivos. En Europa, Mundipharma está intentando obtener la licencia para una fórmula de OxyContin que ya se comercializa en Estados Unidos. “Me preocupa mucho que otros países sigan los mismos pasos que nosotros”, dice Kolodny.
A Amy le quedan todavía tres años para cumplir su condena. Cuando salga, su prioridad es recuperar a Noah y buscar trabajo como consejera de personas adictas a las drogas. Admite que tiene miedo. “Desde los doce años, tenía a Peter a mi lado. Por primera vez en mi vida voy a estar sola”. Sí la acompañará una gran X, la que describe el tipo de delito que cometió y que nunca podrá borrar: class X felony, el más grave según las leyes de Illinois. Después de las entrevistas de trabajo, cuando los empleadores salgan de la sala con una buena impresión de esta joven voluntariosa, de voz arrulladora y mofletes dulces, se sentarán frente al ordenador y revisarán su historial.
La X les devolverá la respuesta como un puñetazo: homicidio.